Lic. German Prez – Lic. Santiago Silveti
Si no leíste la parte I de esta nota, aca te dejamos el link para que lo hagas
En la presentación anterior hablamos de la importancia de las palabras cuando nos encontramos frente a un paciente, pero ¿cuál es la mejor forma de comunicarnos con ellos? A continuación algunos aspectos importantes a tener en cuenta.
Es primordial que el paciente comprenda que la presencia de dolor no necesariamente significa que tienen algún de daño o un tejido lesionado. El dolor puede presentarse sin daño alguno y también podemos tener una lesión importante y no tener dolor. El dolor es influenciado por muchos otros factores como la emoción, la cognición, las creencias acerca del mismo o factores sociales, todos intervienen en cierta medida en la experiencia dolorosa, por eso hacemos referencia a un modelo bio psico social de dolor. (Moseley, G. L. 2007)
Una forma sencilla para no alarmar al paciente es explicarle que el dolor actúa como un sistema de alarma, dicho sistema nos alerta que algo sucedió y es momento de hacer algo al respecto. Si tomamos como ejemplo una alarma contra incendios sabremos que esta no dice cuanto fuego hay, de hecho pude no haber fuego y sonar igual. Nuestra alarma de dolor puede funcionar de la misma manera, de hecho el incendio pudo haberse detenido y la alarma seguir sonando, lo que significa que esta desconectada del problema inicial. (Moseley, G. L. 2003) Como este sistema de alarma está diseñado para protegernos, cualquier información que nos convenza a nosotros o a nuestro cerebro que necesitamos protección puede disparar dicha señal sin que ninguna lesión haya sucedido. Por eso podemos decir que el dolor se trata más de sensibilidad de que de daño, cualquier cosa que sensibilice nuestro sistema nervioso puede generar dolor, el daño tisular es solo un factor. (Puentedura, A. L. 2013)
Como se explicó en la presentación anterior estas señales de alarma son disparadas muchas veces por los nociceptores, es de suma importancia explicarle al paciente que la nocicepción es algo bueno, de hecho ante una lesión aguda nos protege de seguir lastimándonos, en este caso la nocicepción está bien relacionada al dolor, pero a medida que pasa el tiempo y el dolor persiste la relación entre nocicepción y dolor es menor, incluso uno puede tener más dolor con menos nocicepción, o más dolor con la misma cantidad de nocicepción y hasta más dolor sin nocicepción. (Butler, D. S., & Moseley, G. L. 2010)
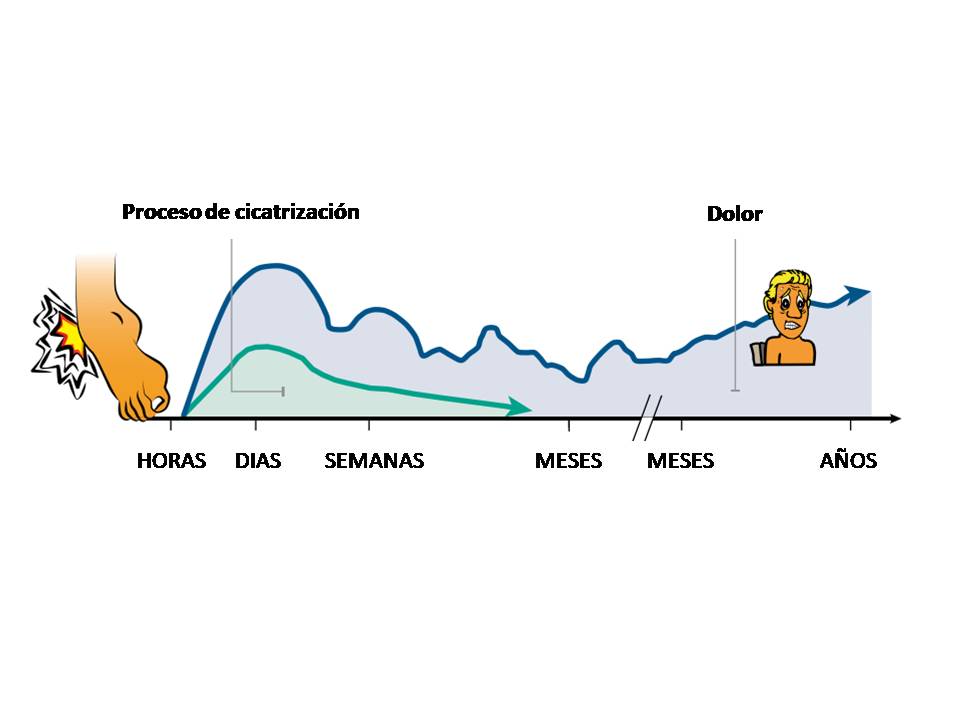
En conclusión es bueno saber que los cambios encontrados en ciertos estudios o ante una evaluación kinésica no son irrelevantes para el dolor pero si es importante saber interpretarlos y sobre todo tener la habilidad de reconocer cuando están vinculados al dolor que presenta el paciente. Por eso es importante recordador que el dolor no siempre está relacionado con el daño, de hecho podemos dejar de tener dolor sin generar cambios estructurales. Educar al paciente sobre el dolor, reconocer cuales son los factores que intervienen en la producción de dolor, el ejercicios y la actividad física, la exposición gradual al movimiento son herramientas útiles para mejorar la condición del paciente porque pueden cambiar la forma que tienen de ver su cuerpo y disminuir los niveles de sensibilidad del sistema nervioso.
Bibliografía
Puentedura, A. L. (2013). Therapeutic Neuroscience Education, Teaching Patients About Pain. USA: OPTP.
Butler, D. S., & Moseley, G. L. (2010). Explicando el Dolor. Adelaide, Adelaide, Australia: Noigroup Publications.
Moseley, G. L. (2007). Reconceptualising pain according to modern pain sciences. Physical Therapy Reviews, 12: 169-178.
Moseley, G. L. (2003). Unravelling the barriers to reconceptualisation of the problem in chronic pain: the actual and perceived ability of patients and health professionals to understand the neurophysiology. J Pain, 4(4): 184-189.